Krankheiten und Symptome
Nachfolgend finden Sie eine Auflistung der häufigsten Erkrankungen (und Symptome), die wir in unserer Praxis behandeln.
Diese Auflistung soll jedoch kein Fachgespräch ersetzen.
Wenn Sie Bedenken haben,
wenn Sie Fragen haben,
wenn Sie weitere Informationen benötigen,
dann suchen Sie bitte das persönliche Gespräch in unserer Praxis.
Sie interessieren sich für unsere Leistungen im Bereich der Diagnostik oder konservative Therapie?
oder für unsere Leistungen im Bereich der operativen Therapie?
Hier geht es weiter:
Krankheitsbilder
Für weitere Informationen zur Behandlung klicken Sie bitte hier
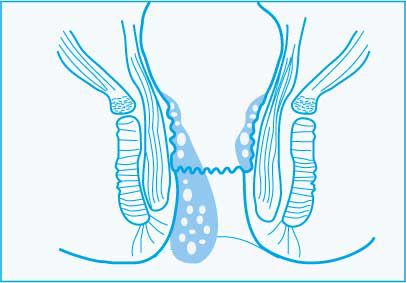
Haemorrhoiden / Hämorrhoiden: Was ist das?
Reguläres, normales Hämorrhoidalgewebe entwickelt sich ab dem 10. Lebensjahr bei jedem Menschen. Man spricht auch von hämorrhoidalen Schwellkörpern.
Diese natürlichen Schwellkörper bilden unter der Schleimhaut des unteren Enddarms ein dichtes Gewebepolster bestehend aus Blutgefäßen, Bindegewebe und Muskelfasern. Sie sind neben dem Schliessmuskel für den Feinverschluss des Enddarms (=Feinkontinenz) verantwortlich. Diese Gefäss- oder Hämorrhoidalpolster sind normalerweise im Bereich des Schliessmuskels im Enddarm durch Bindegewebe- und Muskelfasern „aufgehängt“.
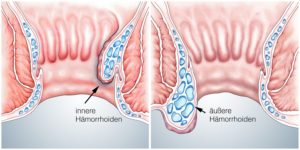
Erst wenn sich diese Gefäßpolster vergrößern und Beschwerden machen, sprechen wir von Hämorrhoiden als einem Krankheitsbild. Die Hämorrhoiden werden in 4 Stadien eingeteilt.
Die vier Hämorrhoiden-Stadien:
Stadium 1
In diesem Stadium sind die Hämorrhoiden nicht zu tasten, sondern
nur mit einem Afterspiegel (Proktoskop) zu erkennen.
Stadium 2
Hämorrhoiden 2. Grades können beim Pressen kurzfristig aus dem
Afterkanal hervortreten bzw. vorfallen, ziehen sich jedoch spontan wieder zurück.
Stadium 3
Hämorrhoiden 3. Grades treten beim Stuhlgang und/oder schon bei leichter
körperlicher Anstrengung – auch bei einigen Sportarten – aus dem After aus, können aber mit dem Finger oder durch Kneifen zurückgeschoben werden (= reponibler Vorfall). Wenn dieser Vorgang den ganzen After zirkulär betrifft, handelt es sich um einen Aftervorfall, den Analprolaps.
Stadium 4
Hämorroiden 4. Grades sind dauerhaft aus dem Analkanal herausgetreten,
am Afterrand angewachsen und können nicht mehr zurückgeschoben werden (= fixierter Analprolaps).
Analthrombosen treten in der Regel plötzlich innerhalb ganz kurzer Zeit auf. Es entwickelt sich ein meist schmerzhafter, bläulicher Knoten oder Schwellung, die nicht reponierbar ist. Vorausgegangen kann ein starker Stuhlgang, Durchfall, kaltes Sitzen oder schweres Heben gewesen sein, dies ist jedoch nicht zwingend erforderlich.
Analthrombosen sind unangenehm aber nicht gefährlich. Aus Ihnen entstehen keine Embolien.
Schmerzen im After bei der Stuhlentleerung und / oder auch danach, sowohl mit oder ohne Blutung. Dies führt zu einer Verkrampfung des Schließmuskels.Die Verkrampfung des Schließmuskels führt zu einer Darmentleerungsstörung. Wenn dieser Zustand längere Zeit besteht, kann sich das Gewebe verhärten und es entwickelt sich eine chronische Analfissur. Hierbei kann es ebenfalls zu einer Entwicklung einer Vorpostenfalte (dicken Falte am äußeren Afterrand) sowie einer Analpapillenhypertrophie (vergrößerter Drüsendeckel) am inneren Ende, die sich zu einem Analpolyp entwickeln kann, kommen. Der Analpolyp ist nicht mehr rückbildungsfähig.
Auf dem Boden einer Analfissur kann sich ein Abszess und eine Analfistel entwickeln, dies gilt es zu verhindern.
Entzündliche Veränderungen der Analregion
Entzündliche Veränderungen des Enddarms
Analfalten, auch Marisken genannt, sind ungefährliche vergrößerte Hautläppchen am After. Sie können z.B. nach Abheilung einer Analvenenthrombose entstehen. Marisken bereiten meist keine Beschwerden. Wenn die Größe der Analfalten jedoch als störend empfunden wird oder das Pflegen der Analregion durch das Vorhandensein von Marisken beeinträchtigt ist, können diese in Lokalanästhesie oder in einer kleinen ambulanten Operation in Vollnarkose entfernt werden.
Zu den Funktionsstörungen des Darms gehören:
- Stuhlinkontinenz
- Stuhlentleerungsstörung
- Verstopfung (Obstipation)
- Beckenbodenschwäche
- Beckenbodenschmerzen
- Postoperative Folgezustände
- Folgezustände nach Bestrahlungen der Analregion
Sprechen Sie uns an, damit wir ein individuelles Therapiekonzept mit Ihnen entwerfen können.
Bösartige Tumoren, auch Karzinome des Dick- und Enddarms sind zum Glück selten.
Dennoch sind Karzinome des Dick- und Enddarms nach bösartigen Tumoren der Lunge und der Brustdrüse/ der Prostata die häufigsten Tumoren der Bevölkerung.
Zur Früherkennung von Darmkrebs bieten wir die Vorsorgedarmspiegelung (Koloskopie) bei Frauen ab dem 55. Lebensjahr und bei Männern ab dem 50. Lebensjahr an.

Der Leistenbruch ist ein typisches, häufig auftretendes chirurgisches Krankheitsbild. Er tritt bei Kindern, jungen oder älteren Erwachsenen gleichermaßen auf. Männer sind häufiger betroffen als Frauen. Bei Kindern ist meist ein unvollständiger Verschluss des Leistenkanals die Ursache eines Bruches. Bei älteren Erwachsen kommt es überwiegend durch eine Bindegewebsschwäche zur Entstehung eines solchen Bruches. Leistenbrüche können klein sein und starke Schmerzen verursachen oder groß sein und bringen damit die Gefahr einer Einklemmung des Darms mit sich. Daher ist bei Bestehen eines Leistenbruchs mit Beschwerden oder der Gefahr einer Darmeinklemmung die Operative Therapie des Leistenbruchs das Mittel der Wahl.
Finden Sie hier weitere Informationen zur Behandlung.
Kommt es bei einem Gallensteinleiden zu rezidivierenden (=wiederkehrenden), kolikartigen Oberbauchmerzen, ist als Komplikation eines Gallensteinabgangs eine Entzündung in den Gallenwegen oder der Bauchspeicheldrüse entstanden oder besteht eine durch rezidivierende Entzündungen entstandene Schrumpf-/ Porzellangallenblase, so wird empfohlen, die Gallenblase zu entfernen.
Konservative Verfahren, wie Steinzertrümmerung (=Lithotrypsie) oder medikamentöse Steinauflösung (=Litholyse) bringen nachweislich keinen langfristigen Erfolg.
Die Laparoskopische Cholezystektomie (=Entfernung der Gallenblase über das Schlüssellochprinzip) ist seit Jahrzehnten der Goldstandard in der Therapie von Gallenblasenerkrankungen.
Unter Vollnarkose werden über kleine Hautschnitte 5-10 mm dünne Instrumente in den Bauch eingeführt, mit denen die Gallenblase entfernt wird.
Da die Operation unter Vollnarkose erfolgt und eine Nachbeobachtung erforderlich ist, führen wir diese Operation im Maingau-Krankenhaus in einem ca. 3-tägigen Krankenhausaufenthalt durch.
Die weitere Nachbetreuung erfolgt durch unser erfahrenes Praxisteam an den zwei Standorten unserer Praxis in Frankfurt Höchst oder Flörsheim.
Sinus pilonidalis (Steißbeinfistel): Was ist das?
Die Ursache dieser entzündlichen Veränderung im Bereich der Analrinne (Rima ani) ist nicht abschließend geklärt. Wahrscheinlich wird eine Entzündung in diesem Bereich durch einwachsende Haare verursacht. Dies kann zu starken Schmerzen führen und erfordert meist eine operative Therapie. Hier stehen verschiedene Therapieverfahren je nach Schwere der Erkrankung zur Verfügung (z.B. Pit picking, Exzision in toto). Je nach Schwere der Erkrankung und Operationsverfahren dauert die Nachbetreuung einige Wochen.
Bitte zögern Sie nicht, sich frühzeitig vorzustellen!
Das Krankheitsbild des eingewachsenen Nagels tritt vor allem an der Großzehe auf. Es können jedoch andere Zehennägel oder auch Fingernägel betroffen sein. Ursache der Entstehung dieses Krankheitsbildes ist vor allem die inkorrekte Nagelpflege oder bei der Großzehe ein zu hoher Druck auf den Nagel durch enges Schuhwerk.
Im Bereich des seitlichen Nagels bildet sich eine entzündliche Veränderung des umliegenden Gewebes. Zunächst wird versucht konservativ mit Salben und Fußbädern zu behandeln. Kommt es zu einer starken Ausprägung der Entzündung oder der Bildung von Hypergranulationsgewebe, so ist die operative Entfernung eines Teils des Nagels und des umliegend veränderten Gewebes die Therapie der Wahl.
Die sogenannte Emmert-Plastik führen wir in unserer Praxis unter lokaler Betäubung durch. Zur Nachsorge und zur Beurteilung der Wundheilung stellen Sie sich regelmäßig nach erfolgtem Eingriff in unserer Praxis vor.
Symptome
Sie haben bisher keine Diagnose Ihrer Erkrankung? Sie können aber Symptome schildern und wollen sich selbst informieren?
Nachfolgend finden Sie eine Liste der typischen Symptome koloproktologischer Krankheitsbilder.
Stellen Sie sich in unserer Praxis vor, mit der wir als Zentrum für Koloproktologie zertifiziert sind.
Wir können die zugrundeliegende Erkrankung bestimmen und Ihnen eine zielgerichtete weitere Diagnostik oder Therapie anbieten.
Die wichtigsten Symptome koloproktologischer Krankheitsbilder
Blutung
Schmerz
Juckreiz
Knoten am After
- Absonderungen
Verdauungsstörungen
Generell gilt:
Bei Blutungen (diese sind immer ein Alarmsignal!) und Schmerzen ersetzt nichts das Gespräch mit Ihrem Arzt! Auch diese Liste nicht.
Wir setzen nicht auf Selbstdiagnosen via Internet, wollen Ihnen jedoch hier einen Überblick über mögliche zugrundeliegende Erkrankungen geben.
Haben Sie bitte keine Angst vor der Untersuchung und keine Sorge vor einem Gespräch über diese Themen.
Wir sind für Sie da!

Blutungen
Sind immer ein Alarmsymptom!
Nicht verharmlosen sondern unverzüglich den Proktologen aufsuchen!
Dahinter können folgende Erkrankungen stehen:
- Hämorrhoidalleiden
- Analfissur (Afterriß)
- Polypen / Adenome (Krebsvorstufen)
- Afterkrebs
- Enddarmkrebs
- Dickdarmkrebs
- chronische Entzündungen des Darms
- Hauterkrankungen unterschiedlichster Ursache
- Thrombosen der Aftervenen
Juckreiz
Alle Erkrankungen im Enddarmbereich können Juckreiz verursachen.
Die häufigsten:
- Hämorrhoiden
- Inkontinenz („Undichtigkeit“)
- Beckenbodenschwäche
- Analfalten
- Entzündliche Darmerkrankungen
- Tumoren
- Hauterkrankungen
- Allergien
Verdauungsstörung / Verstopfung
- Passagestörung, organisch oder funktionell:
- Stenose durch Tumor oder Entzündung
- Dolichocolon
- Intestinale Neuronale Dysplasie
- Ogilvie-Syndrom
- Entleerungsstörung, organisch oder funktionell:
- Beckenbodenschwäche
- Rektozele
- Interner Rektum Mukosa Prolaps
- Schließmuskeldyskoordination
- Anismus
- Spasmus
Schmerzen (stuhlabhängige Schmerzen)
- Analfissur
- Anitis
- Kryptitis
- Hämorrhoidalthrombose
Schmerzen (stuhlunabhängige Schmerzen)
- periproktaler Abszeß
- Sinus pilonidalis-Abszeß
- Coccygodynie
- Proktalgia fugax
- Descending Perineum Syndrom
Bauchschmerzen
- Divertikulitis
- Verstopfung
- Reizdarm Syndrom
- chronisch entzündliche Darmerkrankungen
- Meteorismus
Absonderungen (Nässen, Schmieren, Eiter)
Häufige Ursachen:
- Stuhlinkontinenz
- Fisteln / Abszesse
- Tumoren
- Polypen
- Acne conglobata
- Feigwarzen
- Analfissuren
Durchfall
- Chron. entzündliche Darmerkrankungen
- Colitis ulcerosa, Morbus Crohn
- Infektiöse Darmerkrankungen
- Abführmittel
- Nahrungsmittelallergie
- Schilddrüsenüberfunktion
- nach Darmresektionen
- neurogen bedingt
- psychosomatisch bedingt
Knoten
- Marisken (Afterfalten)
- Feigwarzen
- Thrombosen
- Morbus Bowen (Krebsvorstufe)
- Bowenoide Papulose
- Analcarcinom (Afterkrebs)
- Hämorrhoiden 4.Grades
- Polypen
- Abszesse
Anmerkungen
Das individuelle Sprechen, Denken, Fühlen bei körperlichen Beschwerden
Unsere Patienten wissen oft aus eigener Erfahrung, dass eine Krankheit oder ein Problem für das man zum Chirurg oder Proktologen geht, physisch und mental eine andere Situation sein kann, als wie etwas eine Erkältung, ein verstauchter Knöchel oder eine Allergie.
Das beginnt schon mit der eigenen Befangenheit in Gesprächen.
„Kennst Du/Sie einen Hämorrhoiden oder Tumor Arzt in Frankfurt?“
– Auch in der modernen Zeit, ist das immer noch keine Frage, die man mal eben salopp einem Arbeitskollegen oder Nachbarn stellt. Häufig sind es engere Freunde oder Familienmitglieder, oder Personen von denen man weiß, dass diese selbst in der Situation gewesen sind. Beim Small-Talk spricht es sich meistens leichter über andere Körperteile und Probleme.
Man könnte sagen, dass für viele Menschen der Besuch beim Proktologen noch immer ein Tabuthema ist.
Fehlen die persönlichen Kontakte, wissen viele Patienten nicht auf Anhieb, wie und wen sie „nach einem Chirurg für Weichteile im Maintaunuskreis“ fragen sollen. Häufig wird die eigene Hausärztin oder Hausarzt befragt, aber nicht immer.
Hier möchten wir ansetzen und nennen es daher mehrfach auch unserer Internetseite:
Wenn Sie Fragen haben,
wenn Sie Schmerzen oder Beschwerden haben,
rufen Sie uns an, sprechen Sie mit uns
– wir haben tagtäglich mit diesen Dingen zu tun und Sie brauchen keinerlei Scheu zu haben!
Sprache und Dialekt
Ein Arzt mit einer langen Erfahrung als Koloproktologe erzählte einmal, dass viele Patienten bereits vom dem Vokabular der Ärzte kapitulieren.
Der Frankfurter und Hesse spricht eh von den „Hämoridde“ oder der „Hänje“ :-)
Es klingt erst einmal lustig, aber Suchbegriffe wie „Popo Schmerzen“, „Blutiger Po“, „Leistenschmerzen Hilfe im Vordertaunus“ und diverse andere Wörter und Kombinationen die umgangssprachlich oder kindlich wirken, werden – teilweise aus Ratlosigkeit oder Verzweiflung – in oft in Google und anderen Suchmaschinen eingegeben.
Machen Sie sich keine Gedanken – Sie können auch mit uns frei und natürlich reden!
Unsere Praxis ist mehrsprachig und mit Dialekten und Umgangssprache kommen wir ebenfalls klar, wichtig ist, dass Sie Ihr Anliegen aus- und ansprechen.
Und wir versuchen die Dinge immer so verständlich wie möglich zu erklären.
Falls Sie nach einer Behandlung oder Sprechstunde Fragen haben, oder nachträglich etwas nicht mehr genau wissen – rufen Sie uns an, haben Sie keine Scheu, wir erklären es noch erneut!
Nochmal: Die Internetsuche ersetzt kein Gespräch!
Menschen mit Beschwerden nähern sich dem Problem gerne von der Seite, d.h. sie suchen nach Symptomen, Umschreibungen und der berühmte „Doktor Google“ hält einen Blumenstrauß an Suchtreffern bereit. Jeder kennt es.
Auch unsere Internetseite ist bewußt umfangreich gestaltet worden. Sie soll jedoch nur der Erstinformation dienen und Ihnen helfen den Kontakt herstellen. Grübeln Sie daher nicht über medizinische Texte, Beschreibungen und Bilder, sondern wählen Sie das direkte Gespräch mit uns.
Wir sind für Sie da!

